我們是一群經驗豐富的腦神經外科註冊護士和一群專業從事顱底,脊柱和腦血管手術的腦神經外科醫生。
幾十年來,我們一直在治療急性中風患者及其他患有腦和脊椎問題的病人。
我們還提供的緊急醫療諮詢,援助和治療服務。
除為香港本地病人服務外我們還為澳門,中國內地及其他國家的病人提供緊急醫療服務,包括遙距遠程醫療意見、國際營救、安排醫療專機或陸路護送、國際護送、等等。
藥物治療: 三叉神經痛病情初期,可先以藥物治療一、二個月,一方面借藥物來確定診斷,二方面可瞭解患者對藥物的療效如何
但藥物治療只能治標,不能治本。一般會考慮用於對藥物治療效果良好、不想開刀、年紀太大、或有其他疾病不適合做手術的患者
數十年前的腦腫瘤診斷及醫治方法極具難度,但隨着影像掃描及手術技術的進步,很多患者都可在較初期時確診,從而使腦腫瘤治癒率大增。
腦腫瘤可以分為良性 非癌腫和惡性癌腫兩種。
如果腫瘤是在腦部開始,稱為原發性腦腫瘤。如果腫瘤是由身體其他部位擴散到腦部,則稱為繼發性腦腫瘤。在各種類型的癌腫中,肺癌和乳癌最容易擴散到腦部。
良性腦腫瘤只要動手術切除,一般都不會對健康構成威脅。但即使切除後只剩下很小一塊,有時候也可能會再次繁殖擴大。有需要的話,這類復發的良性瘤通常可以再次動手術切除。如果良性腦腫瘤的位置不當,也可能危害生命。原發性的惡性腦腫瘤很少擴散到身體其他部位,但會入侵四周的正常腦部組織,對健康構成威脅。
腦腫瘤的類型 腦腫瘤的種類超過40種,但是主要可以分為兩大類,良性和惡性腫瘤。與其他的癌症比較,腦腫瘤良性和惡性之間的差別無法明顯的區分。
腦腔內部的腦液通過細窄的管道流動。如果腦腫瘤阻礙了腦液的流動,液壓上升會給予腦部壓力,這稱為腦水腫。這種現象有時會在腦腫瘤兒童患者中出現,可以用分流的方法治療。
腦癌腫的起因至今未明。但是下列的因素可能增加患病的可能性:
但是也有人沒有以上的任何一種危機因素,仍然會患上腦腫瘤。
腦腫瘤的階段分一至四級,級數的斷定取決於腫瘤生長的速度以及侵入附近組織的能力。
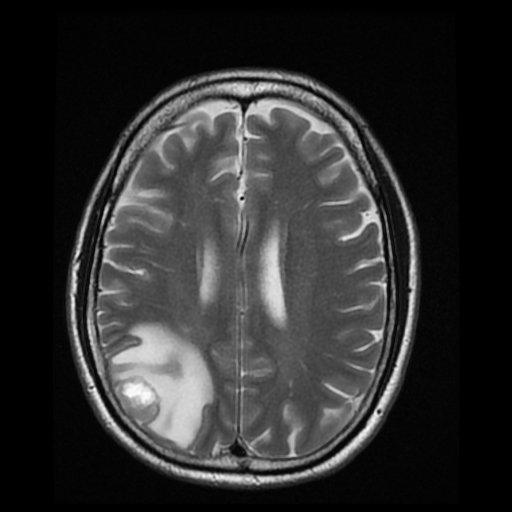
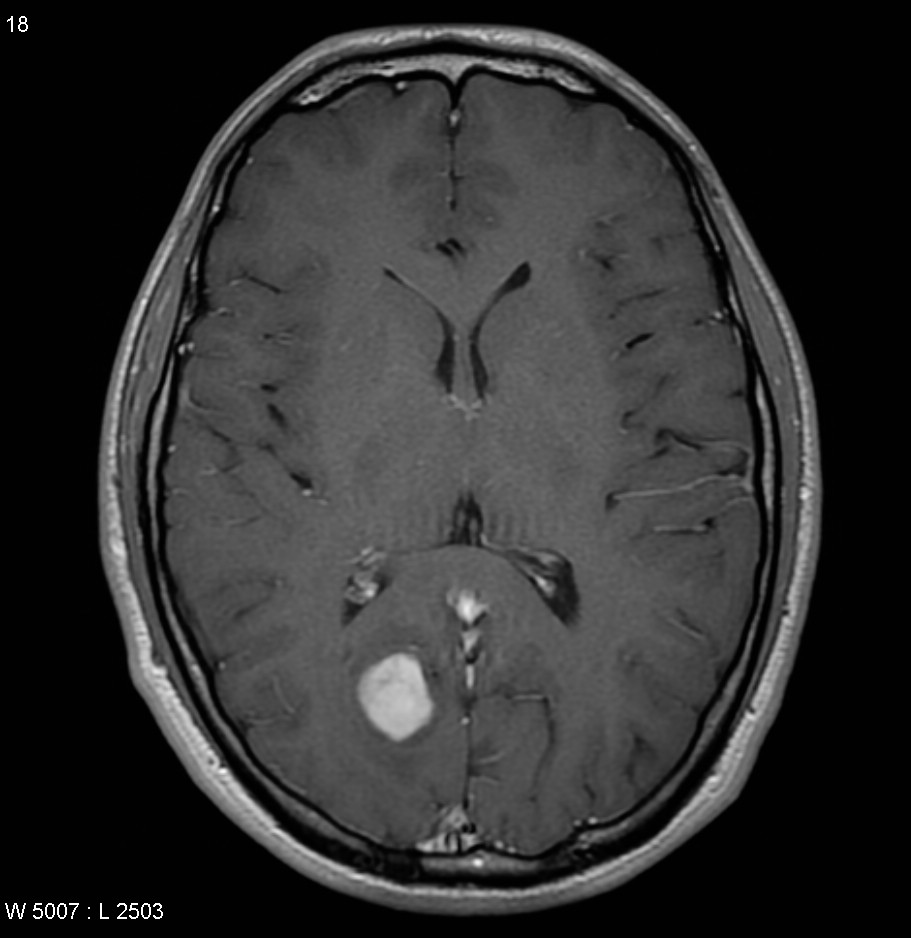
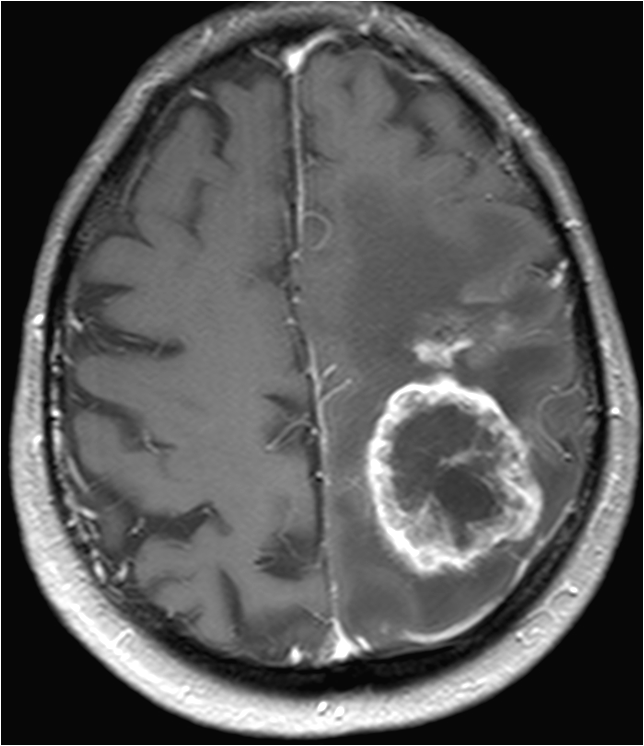
腦腫瘤患者一般有頭痛、頭暈、嘔吐、視力模糊、手腳無力或麻痺等徵狀,視乎腫瘤所生長位置,病徵亦包括癲癇,內分泌失調,甚至性情及行為改變等。現今的腦掃描技術已相當發達。電腦掃描和磁力共振是最常採用的診斷儀器。
磁力共振不涉及輻射危險性,只需要病人躺臥在具有強大磁場的儀器上進行掃描,過程中病人不會感覺痛楚。磁力共振影像可作多個不同角度和透過不同「拍攝」方法,取得腫瘤的多項影像參數,從而讓腦神經外科醫生為病人作出最合適的治理方案。
現今的腦外科手術技術已能夠讓腦神經外科醫生在安全,甚至微創的環境下施行手術。一般情況下,病人很多時毋須剃光頭髮也可進行手術,術後的康復時間亦大為縮短。另某些種類的腫瘤如聽覺神經瘤,可用非手術的方法如放射外科治理,成效可靠而且副作用亦不大。
中風有時也會被稱為腦血管意外(Cerebrovascular Accident CVA),是影響頸部血管或大腦血管的一種疾病,從而干擾到大腦的供血或腦壓,迅速領到大腦功能喪失。
大腦是一個極其複雜的器官,它控制身體各種功能。如果中風發生,腦細胞及身體功能將有機會永久受損,病人亦有機會死亡。
因此中風是一種緊急疾病,需要醫療搶救,以減低病人神經永久性受損和死亡的機會。
中風是香港第四大導致死亡的疾病。每年香港大約有25000宗中風案例,平均每天有68宗中風案例發生。
心臟病是比中風更為常見,是香港排名第二的殺手。心臟病發和中風都是由各種原因的血管疾病引起。兩種疾病的患者死亡機會率是相約的。但是心臟病發作的倖存者於病愈後可以享受正常的生活,他們大多沒有任何身體殘障,但大多數中風的倖存者卻是永久傷殘。因此,中風對患者自己、對他們的家庭、對他們的社會生活和整個社會都造成巨大的影響。
取決於中風的類型和嚴重程度,在所有中風病人中,25%-60%病人會死亡,75-90%病人會終生殘障。因此在我們的社會中,中風是導致身體殘障的首要原因。
中風不僅會令到一個病人癱瘓,它也會令到整個家族(配偶,父母,子女及其他親屬)癱瘓。要照顧一個中風病人,家族成員需要消耗體力,對他們亦是心理上以及經濟上的負擔,對家族成員的正常社交生活亦是一種長期的干擾。中風不僅打亂家庭原有的長期計劃,例如生育和下一代的教育,亦打擾了整個家庭的和諧。
抑鬱症和自殺傾向在中風倖存者和他們的親屬中是常見的。
不僅是中風患者喪失了正常的工資收入(長期或終身),他或她的配偶,父母或照顧者亦然。除了必需的中風護理和康復醫療費用的支出,全家人亦要面臨著巨大的財政負擔。
中風對我們的社會和政府造成巨大的財務負擔。不僅是照顧中風病人的直接醫療成本(包括急性期,康復期和療養階段)是巨大的,而且還有間接的成本。間接成本包括患者自己的生產力損失,他們的照顧者生產力的損失,以及造成家庭和社會不和諧的間接經濟損失。
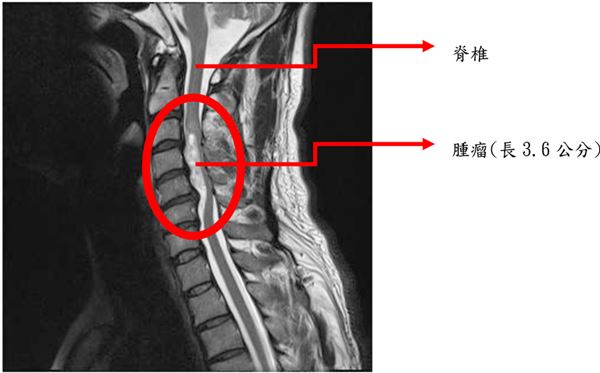
脊椎是支撐人體軀幹的大樑。頸椎承接著頭顱,經過胸椎、腰椎、薦椎而連接到骨盤。
脊髓( spinal cord )是神經系統中重要的一部分。在顱頸的交會處,脊髓向上承接腦幹後,便被嚴密的保護在脊椎的神經腔中,由頸部一直延申到腰椎;右圖即是脊髓在脊椎內分佈情形。
並且在每一節的脊椎孔,脊髓都會分派出一對脊椎神經與軀幹或肢體相連,把軀幹四肢的感覺訊號上傳至大腦的神經中樞,同時也將中樞神經所下達的指令傳達至四肢軀幹。一但脊髓受損,如果損傷的部位在第 5 節頸椎以上,病人將因呼吸衰竭而死亡。如果損傷的部位在第 5 、 6 、 7 節頸椎,將會造成病人四肢癱瘓。胸椎以下的脊髓損傷,也將造成病人下肢麻木癱瘓、大小便失控。
正因為脊髓在人體的功能上扮演如此重要的角色,病人一但被診斷出有脊椎內腫瘤,便以為罹患了不治之症,然而事實並非如此。
脊髓的外側有一層硬膜( dura )包覆,硬膜之內充滿了腦脊髓液。脊髓本身即有一層軟膜包著。
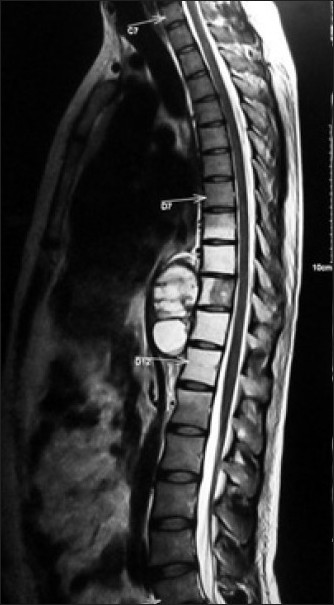
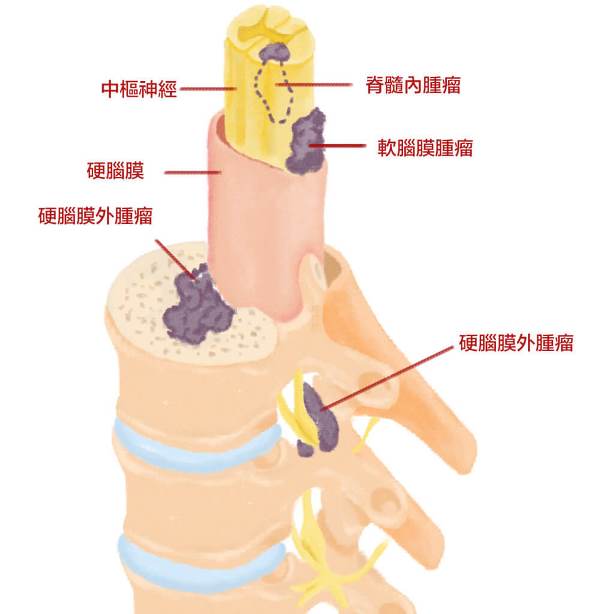
脊椎內原發性腫瘤依生長的部位不同,大致可分為三類:
第一類是生長於脊髓硬膜外( epidural )的腫瘤,最常見的是脊椎轉移癌,除了可能直接壓迫脊髓之外,也可能破壞脊椎體而造成病理性骨折。
第二類是生長在於硬膜內但是在脊髓軟膜外( extramedullary )的腫瘤,多半是良性瘤,最常見的是神經鞘瘤( schwannoma )及硬膜瘤( meningioma ),一般而言可經手術安全切除而不對神經功能造成任何影響。
第三類是生長於脊髓內( intramedullary )的腫瘤,最常見的是室管膜瘤( ependymoma )、星狀細胞瘤 (astrocytoma) ,也可經由手術徹底的切除。
血管母細胞瘤也是脊髓內腫瘤的一種,因腫瘤周遭血管密佈,手術難度尤其高;其病因不明,但根據經驗,半數病人伴有 Von Hippel-Lindau 症候群的家族史,目前正針對患者的 DNA 異常進行研究,未來或許能找出是否基因出了問題。
其中以脊髓內腫瘤發生率最低,治療也最困難,無論是外科手術或放射治療,預後多不佳,常見癱瘓後遺症。而影響到脊椎骨的腫瘤大多是轉移性腫瘤,像乳癌、肺癌、腎癌、前列腺癌等,都會常造成脊椎骨的轉移,造成脊椎病理性骨折壓迫神經,腫瘤甚至直接入侵硬膜外空間包圍脊髓造成壞死。
脊椎內腫瘤會造成的症狀大致可以分為脊髓病變、神經根病變、及脊椎損傷。 影響到脊椎骨的腫瘤大多是轉移性腫瘤繼發性癌症 (metastasis),如果破壞脊椎這條大樑的構造,身體將如危樓,軀幹不但再也沒有辦法承受體重及運動,脊椎內的脊髓也可能引發病變而導致手腳的癱瘓以及劇烈的神經痛。手術重建這條大樑是當務之急。
脊椎骨的骨髓組織被腫瘤組織掏空之後,脊椎骨將無法承受體重而造成壓迫性骨折。胸椎脊椎骨腫瘤的病人會突然感到背痛加劇、肢體無力、大小便困難,感覺麻木、無法行走而需要坐輪椅。如果是高位頸椎脊椎骨的轉移,甚至會造成四肢癱瘓呼吸衰竭而死亡。
脊椎管腔內良性腫瘤不會轉移到其他部位,也不會有立即性生命危害,但因生長在脊椎管腔內,體積大時會壓迫脊髓神經,產生類似坐骨神經痛的症狀,嚴重時會導致下半身癱瘓。故如遇無法改善的坐骨神經痛便應及早尋求腦神經外科專科診治。
不論是原發性或是轉移性腫瘤,如果不妥善處理,最終會損害脊髓及脊椎神經而導致疼痛、癱瘓、甚至危及生命。
在短短十年前,醫學界總有一種觀念,認為開刀切除脊髓內腫瘤是極端危險以及切不乾淨的,治療多半以手術切片及放射治療為主。隨著醫療科技的進步與突破,近年已陸續的有醫學文獻指出,脊髓內部的腫瘤,尤其是室管膜瘤,是可以經由精細的手術,將脊髓縱向剖開,在利用顯微手術的技巧,將腫瘤徹底的切除而永絕後患,這是十年來神經外科觀念及技術的大突破。
原發性脊椎內腫瘤多數都可以用精湛的顯微手術徹底切除,以絕後患。硬膜內脊髓外腫瘤多為良性瘤,手術治療有非常好的成效,脊髓內的腫瘤以室管膜瘤最為常見,一般認為摘除非常困難危險性很大,事實不然。在精細的顯微手術下配合手術中誘發電位的監測,這類腫瘤多半可以完全切除,永絕後患。
影響到脊椎的轉移性腫瘤,常侵蝕脊椎骨造成病理性骨折或者是壓迫性脊髓病變而造成癱瘓等不良後遺症。但若經過仔細評估,及早治療,一般都可以治癒的。精細的手術雖可將神經損傷的可能性降至最低,但是不太可能將已喪失的神經功能恢復回來。手術剛結束的兩三個月,病人仍需要接受積極的復健,才可將神經功能漸漸地恢復到術前的水準。
腫瘤長得愈大,症狀拖延的時間愈久或者是症狀愈嚴重,病人術後想恢復術前的神經功能,相對的也比較困難。相對的,生長在胸椎部分的脊髓內腫瘤,術後的恢復也比較困難。由此可見,及早診斷及治療的重要性。
雖然脊髓內腫瘤手術不太容易,但目前結合影像醫學、顯微手術,成功案例辺不少,有些病人術後一週就能行動自如,而且能夠恢復大部分神經功能。所以,患者不必諱疾忌醫,家族中若有脊髓腫瘤病史,或常感覺手臂、胸頸、腰背疼痛、手腳麻木、走路不穩、身體僵硬等症狀,建議及早接受腦神經外科醫生的檢查,以免延誤治療。